
对病情复杂的老人来说,传统开胸手术如同一道难以逾越的鸿沟。近日,温州医科大学附属第二医院、育英儿童医院心脏中心团队在心脏不停跳的情况下,为两位患有疑难复杂心血管疾病的老人完成一场如同“摇晃的大房间里穿针引线”的微创手术。从喘不上气到胸闷缓解,两位老人的康复之路,正是这项技术从“能做”到“精准”跨越的生动缩影。
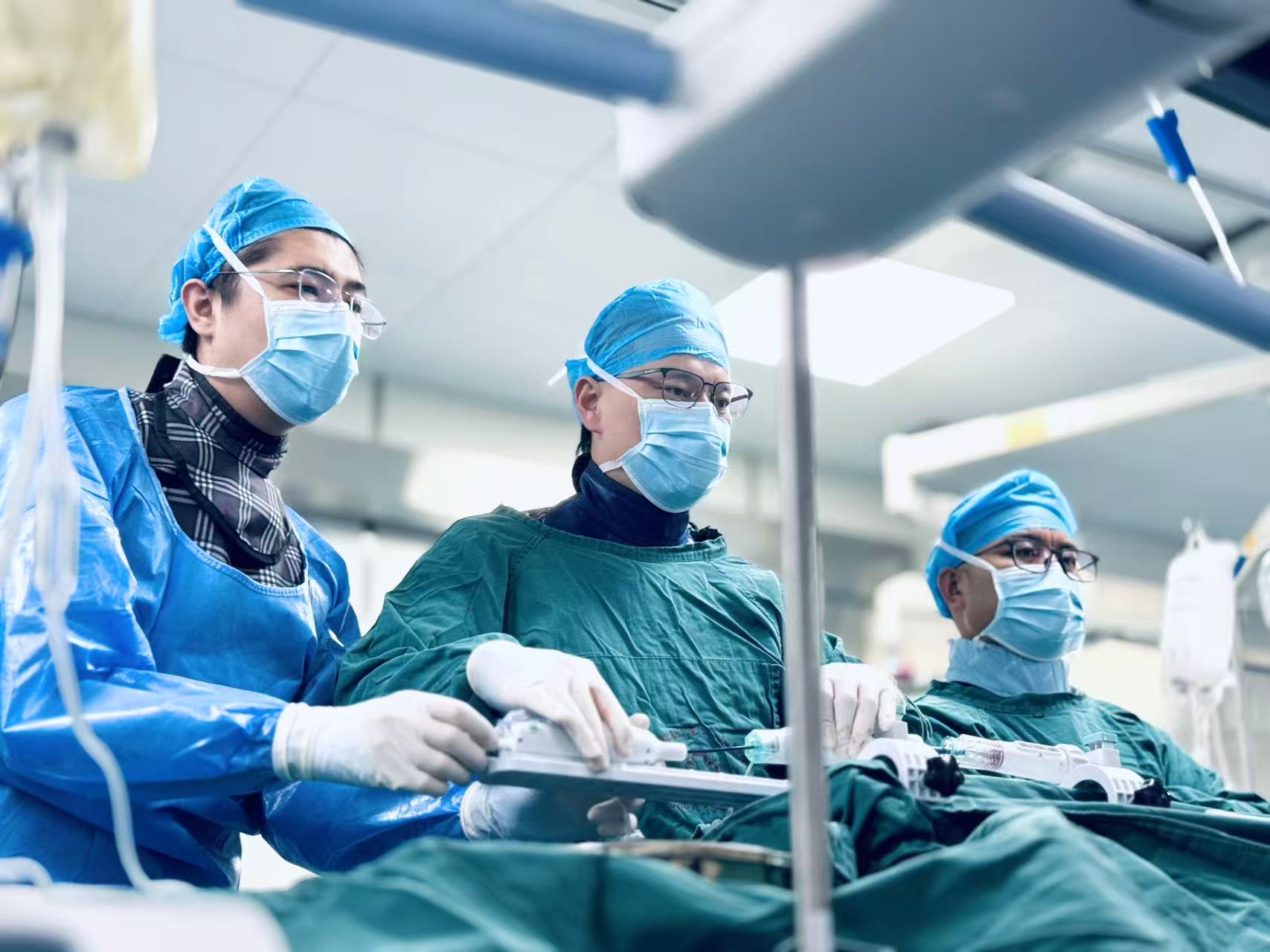
团队在手术中
“心”希望 从喘不上气到胸闷缓解
78岁的陈爷爷不仅有三尖瓣极重度反流,还合并房颤、高血压、肾功能不全。此前,他已经接受过一次二尖瓣介入手术,但极重度的三尖瓣反流依然让他的心脏不堪重负,稍微活动一下就喘不上气。手术中,团队通过右颈静脉建立通路,在经食道超声的实时引导下,精准植入一枚国产人工三尖瓣。
84岁的林爷爷因“胸闷3天”入院,被诊断为重度二尖瓣反流、中重度肺动脉高压及心房颤动。团队为他选择了创伤更小的经皮二尖瓣钳术,通过右股静脉穿刺,将一枚精巧的“二尖瓣成形夹”准确地夹合在脱垂的瓣叶上。术后,两位老人胸闷气促的症状明显得到了缓解。
“这如同在一个摇晃的大房间里穿针引线。”心脏中心团队负责人吴连拼形象地解释道,与传统开胸手术不同,经导管瓣膜介入治疗需要在心脏不停跳的情况下,将精密的瓣膜器械通过血管送入心脏,并精准植入到因病变而扩大、畸形的“巨型心腔”中,“心腔在持续跳动,瓣环结构复杂,器械稍有不慎就可能引发瓣膜移位、心包填塞、传导阻滞甚至致命风险。”
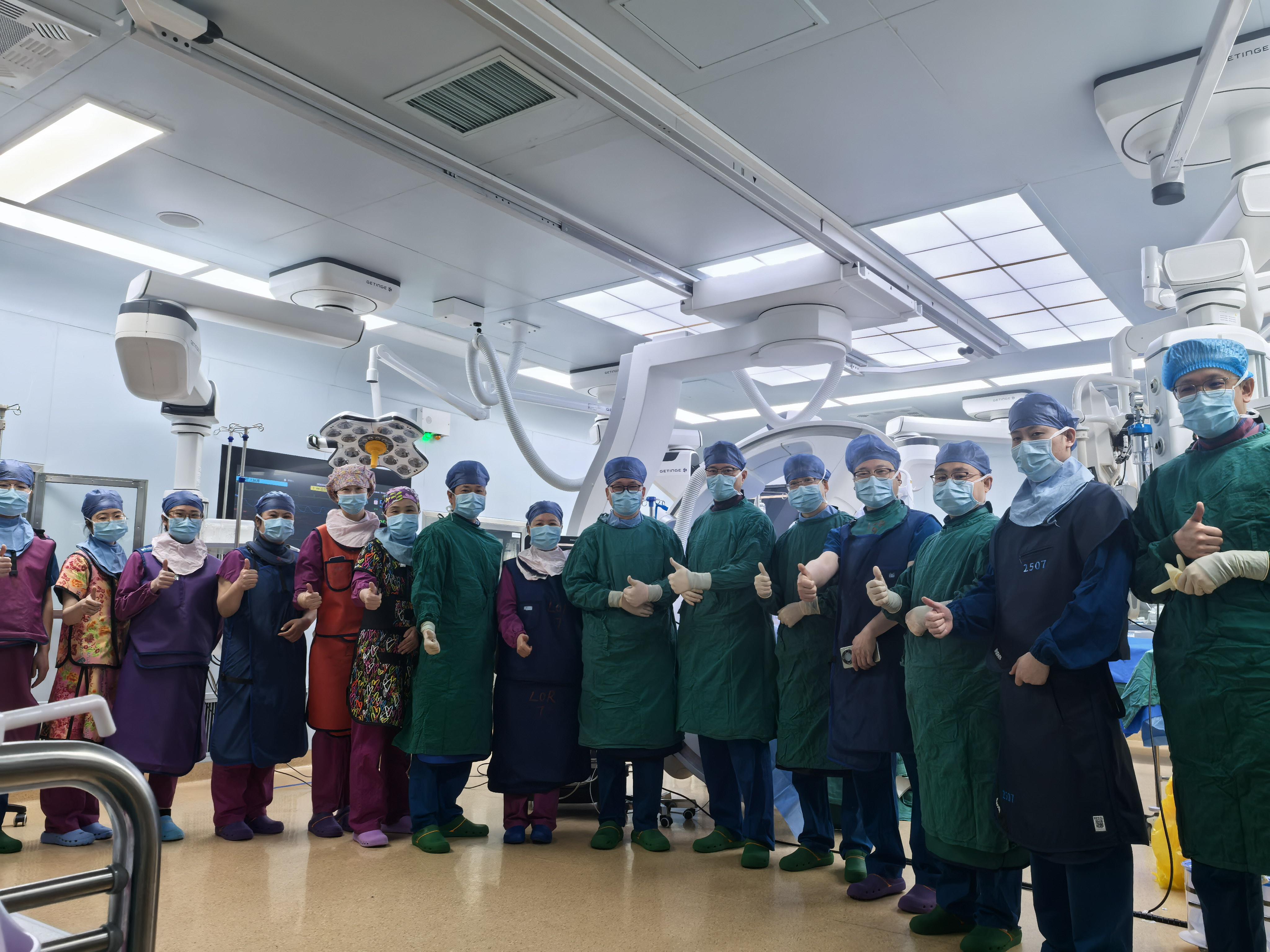
一台高难度瓣膜手术的背后是一个团队
技术难点 瓣膜的“攻坚地图”
去年,团队在浙南地区率先完成了在心脏不停跳下的四个瓣膜的置换手术。其中,心脏不停跳下的三尖瓣置换治疗全球仅有两位带教专家,吴连拼就是其中之一。他们对不同位置有着一套独特的“攻坚地图”。

团队成员——心血管内科主任医师张新民介绍,主动脉瓣的难点在于“精准”,因为瓣膜紧邻冠脉开口,释放偏差数毫米就可能堵塞冠脉;三尖瓣的难度最高,右心系统结构复杂、瓣环巨大,器械在“空旷的大厅”里难以稳定锚点。吴连拼回忆:“做第一例三尖瓣手术时,我们最大的压力,就是患者病情太重,试错空间几乎为零。”
“完成这样一台高难度手术,通常需要十多人的共同配合——手术医生、麻醉医生、超声影像医生、重症监护团队、护理团队、影像技师,每一个环节都至关重要。”张新民介绍,包括术前,团队通过心脏超声、CT三维重建进行“沙盘推演”,将患者的心腔结构、瓣膜形态、手术路径提前数字化,精准规划每一步操作;术中,以经食道超声和数字减影血管造影(DSA)为“眼睛”,实时监测器械位置、方向和释放时机,确保每一步都稳、准、精;术后,多学科团队全程协同,将风险降到最低。

手术后,团队在复盘
未来方向 从“能做”到“规范”
据了解,截至目前,团队已累计完成超600例心脏瓣膜介入手术,覆盖二尖瓣、三尖瓣、主动脉瓣及肺动脉瓣等多个位置。去年,该院心脏中心获得全国心脏瓣膜中心团队认证。
“我们下一步的目标,不是单纯追求数量,而是希望把这项技术做得更规范、更精准。”吴连拼介绍,团队不仅立足本地,更将先进技术辐射全国,近年来先后奔赴新疆、黑龙江、湖南等多地,开展瓣膜介入手术帮扶超50台,“一项技术的背后是一整套团队能力和管理体系的支撑。我们输出的不仅是手术技术,更是经过验证的围手术期管理经验。”
接下来,团队将继续攻克几块“硬骨头”,如针对年龄超过85岁、多器官功能不全的超级危重患者,二次或多次瓣膜介入手术后的“再挑战”病例以及合并严重肺动脉高压、右心功能衰竭的终末期患者等特殊群体。
吴连拼表示,复杂瓣膜病的治疗往往不是一次就结束了,而是要根据病情分阶段去解决,“只要坚持以患者为中心,不断优化技术和管理,就能让更多看似‘失去机会’的危重患者,重获‘心’的希望。”
扫一扫在手机打开当前页