
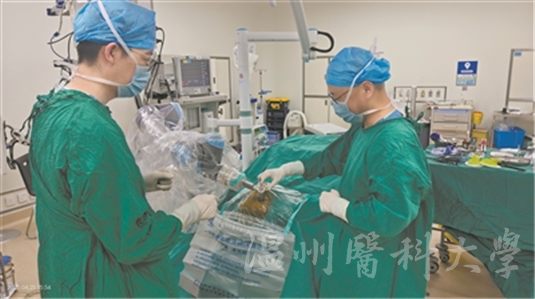
叶盛(右)团队在机器人辅助下开展帕金森DBS手术(受访者供图)
得了帕金森病,药效减弱、出现并发症,不妨试试手术治疗。日前,记者从温医大附一院神经外科了解到,帕金森脑深部电刺激术(以下简称DBS手术)已成为该科常规手术,尤其是今年3月1日起该手术纳入浙江省医保报销范畴之后,手术量明显上升。同时,在机器人辅助下开展手术,可显著提高治疗精准度,让更多帕金森病患者的生活质量得以提升。
很简单的生活小事她却难完成
端个杯子、扣个扣子,这些再简单不过的生活小事,对李女士而言却很难完成,甚至起身、穿衣她都做不到。尽管与帕金森病斗志满满地抗争了17年,但当药物治疗的效果越来越弱,开始出现身体异常扭动时,李女士还是被打败了。她觉得自己这下是真的没用了,对未来的生活充满了迷茫。
正是帕金森DBS手术让李女士重获希望。温医大附一院神经外科功能组组长、副主任医师叶盛给李女士检查时发现,其四肢会不受控制地扭曲摆动,走路时可突然出现剧烈扭动,摔倒的风险非常大。李女士患病已17年,药物治疗效果不佳并且开始出现药物并发症。经过团队多次讨论与综合评估,李女士适合进行帕金森DBS手术。
与之前开展的该手术不同,此次手术在机器人的辅助下完成。术前,机器人强大的导航与精准定位功能,为李女士进行了手术路径规划,避开重要的血管与功能区。术中,在机器人机械臂的引导下,一步步精准将刺激电极植入李女士的双侧丘脑底核。测试安置理想后,连接脉冲发生器,并将其放置于前胸皮下,整个手术过程非常顺利。
术后3周,团队为李女士制定了合理的开机刺激参数。机器一开,她的肢体抖动、身体僵硬症状明显缓解,异动也得到改善,能像普通人一样行走了。“以前做不了的那些事现在我自己都能做了,终于熬出头了。”李女士激动地说。
机器人给DBS手术上“保险”
“帕金森病的手术治疗,从最初简单粗暴的切除术,到后来立体定向的毁损手术,再到现在的亚毫米级的DBS手术,用了近100年的时间。”叶盛介绍,DBS手术是在1999年引入我国的,现已广泛应用于临床,是科室的常规术式。今年开始,团队还在机器人辅助下完成多例DBS手术,让治疗更精准。
DBS手术又称脑起搏器植入术,原理是通过植入大脑中的电极发放高频电刺激到控制运动的相关神经核团,电刺激信号会干扰异常神经电活动,将运动控制环路或紊乱的神经递质恢复到相对正常的功能状态,从而达到减轻患者运动障碍症状、提高生活质量的目的。
叶盛说,说得通俗一点,就相当于在脑袋里装了一个“遥控器”,用它来调控患者的肢体抖动、身体僵硬、步态不稳等症状。其实,DBS手术的成功关键在于术前手术路径的评估以及术中电极的精准植入。传统的方法一般是依赖医生的经验跟手法,但这可能会存在一定的误差。而借助机器人的导航与精准定位功能,相当于给手术上了一个“保险”,快、准、稳地植入电极,提升手术的安全性与精准度。
当然,DBS手术也不是一劳永逸,手术的主要目的是改善运动症状,且主要是四肢的症状,解决一些药物无法解决的问题,如剂末现象、异动症等。手术的预期是希望患者术后可以达到减药的效果,且大部分病人可以在医生的指导下逐渐减少口服药。
一年接诊约2000例帕金森病患者
帕金森病是神经退行性疾病中第二大常见疾病,也是最常见的运动障碍疾病,其临床表现包含震颤、肌强直、动作迟缓和姿势平衡障碍等运动症状,以及睡眠障碍、嗅觉障碍、自主神经功能障碍、认知障碍和精神障碍等非运动症状,病程逐渐进展,严重影响患者的生活质量。
“在当前中国人口老龄化的社会背景下,该病发病率和患病率持续升高,带来了严重的社会负担和医疗负担。中国社区流行病学调查数据显示,60岁以上人群的帕金森病患病率为1.37%。为此,医院神经内、外科联合成立了帕金森病多学科团队。”温医大附一院神经外科主治医师阮林辉告诉记者,在陈为安团队与叶盛团队强强联手下,一年可接诊约2000例帕金森病患者,其中发病10年以上的占到一半。不少患者过来时都是坐着轮椅的。从临床来看,患者会有一个普遍的误区,那就是到了药物无效或只能坐轮椅、卧床时再选择手术。他解释,事实上,患者的病程如果进展到这个时候,脑部结构可能因为长期病变发生萎缩,增加了手术的难度。同时,因为长期的运动障碍,会导致肌肉萎缩、关节变形,这让术后康复也较为困难。选择合适的手术时机非常重要。
阮林辉表示,科室是中国神经调控联盟理事单位。近几年,通过与国内同行不断交流学习,以及手术团队多次赴北京天坛医院进修,帕金森病的诊疗水平已与上海、北京同步。尤其是机器人手术的应用,让科室在帕金森DBS手术领域实现了效率与精度双提升。他透露,目前科室正在开展“电刺激区域与症状改善的相关性研究”临床研究课题,探究立体定向手术机器人辅助脑深部电刺激术的有效性和安全性,以期为患者提供更多可行的手术治疗。
扫一扫在手机打开当前页